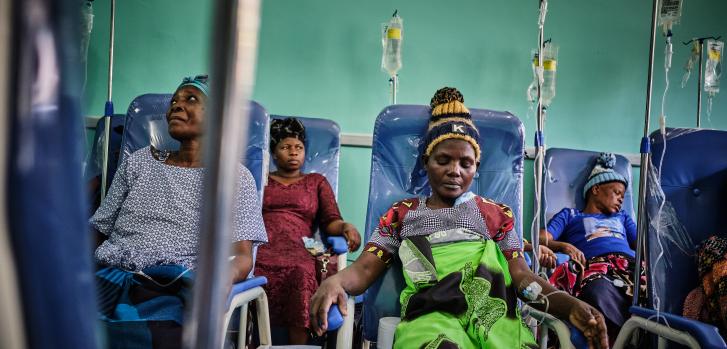
El cáncer de cuello uterino ocupa el cuarto lugar entre los cánceres que afectan a las mujeres. Se estima que, en el año 2020, 604.000 mujeres fueron diagnosticadas de esta enfermedad en todo el mundo, y unas 342. 000 murieron a causa de la misma.
¿Qué es el cáncer de cuello uterino?
El cáncer cervicouterino afecta al cuello del útero, es decir, a la porción del útero que se asoma en el fondo de saco de la vagina.
Pese a ser un cáncer curable y prevenible, la desigualdad en el acceso al tratamiento pone en evidencia la enorme brecha existente entre las mujeres que viven en países de ingresos bajos y aquellas que residen en países con ingresos altos.
El 90% de las mujeres que han muerto a causa del cáncer de cuello uterino vivían en naciones en vías de desarrollo.
¿Cuáles son las causas del cáncer de cuello uterino?
Según afirma la Organización Mundial de la Salud, más de 95% de los casos de cáncer cervicouterino están vinculados con la infección del virus del papiloma humanos (VPH) de alto riesgo.
La infección de VPH resulta muy común debido a que la misma se transmite sexualmente. En efecto, la VPH es una de las infecciones de transmisión sexual más habituales.
La mayoría de las mujeres y hombres con actividad sexual contraerán la infección en algún momento de su vida, y algunas personas pueden tener infecciones recurrentes.
Hay más de 100 cepas de VPH, pero dos de ellas (las tipo 16 y 18) son particularmente virulentas y causan alrededor del 70% de todos los casos de cáncer de cuello uterino.
¿Qué factores de riesgo posee el cáncer de cuello uterino?
Aunque la mayoría de las infecciones con el VPH se resuelven espontáneamente y no causan síntomas, todas las mujeres corren el riesgo de que una infección por VPH persista y que las lesiones precancerosas evolucionen hacia un cáncer de cuello uterino invasivo.
En las mujeres con un sistema inmunitario normal, el cáncer de cuello uterino tarda en aparecer de 15 a 20 años. En las mujeres con un sistema inmunitario debilitado, como las que tienen una infección por VIH no tratada, puede tardar solo de 5 a 10 años. Es decir que estas últimas poseen seis veces más probabilidades de padecer cáncer de cuello uterino que las mujeres sin VIH.
Afortunadamente, en la mayoría de los casos, no es una enfermedad mortal pues más del 90% de las poblaciones afectadas consiguen eliminar la infección.
¿Cuáles son los síntomas del cáncer de cuello uterino?
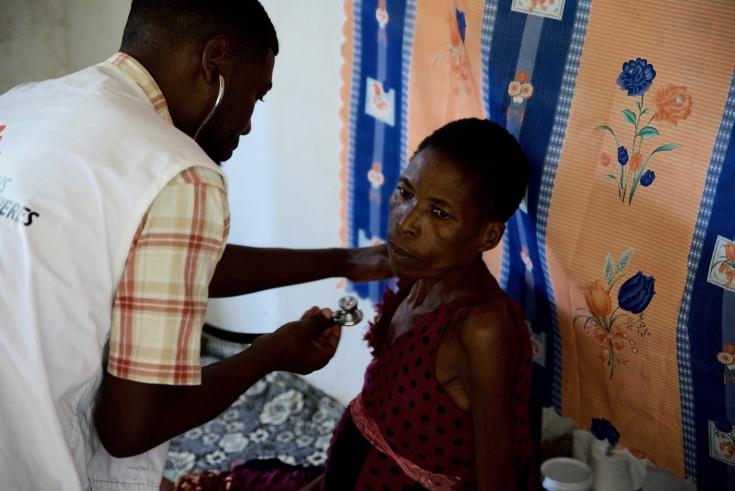
En los estadios tempranos de la infección por VPH, las mujeres en edad reproductiva pueden presentar un manchado irregular o leve entre periodos menstruales. En mujeres que han atravesado su menopausia, el indicio más común es el sangrado posmenopáusico.
Sumado a ello, otros síntomas distinguibles son:
- Sangrado luego de mantener relaciones sexuales
- Aumento del flujo vaginal, en ocasiones con mal olor.
A medida que el cáncer de cuello uterino avanza, pueden aparecer síntomas más intensos:
- Dolor de espalda, de piernas o pélvico persistente
- Pérdida de peso
- Cansancio
- Pérdida de apetito
- Flujo maloliente
- Molestias vaginales
- Hinchazón de una o ambas piernas.
Asimismo, pueden aparecer otros indicios más intensos en estadios avanzados, dependiendo de los órganos a los que se haya extendido el cáncer.
¿Cómo se diagnostica el cáncer de cuello uterino?
En primera instancia, con el fin de identificar posibles casos de cáncer de cuello uterino, los equipos médicos llevan adelante una estrategia de cribado que conlleva la realización de pruebas de infección por VPH para detectar lesiones precancerosas y cancerosas y seguidamente tratarlas según sea necesario.
Las pruebas de cribado se realizan en mujeres de más de 30 años que no tienen síntomas y que pueden sentirse perfectamente sanas. Si en el cribado se detecta una infección por VPH o lesiones precancerosas, éstas pueden tratarse fácilmente para evitar que evolucionen hacia un cáncer.
De igual forma, el cribado también permite la detección del cáncer en sus estadios iniciales, en los que puede tratarse con un pronóstico de curación muy bueno.
Análogamente, la OMS alienta a los países a realizar pruebas de ADN y ARNm como método de detección sencillo y costoeficaz que previene más lesiones precancerosas y cancerosas y permite evitar más muertes.
Las pruebas de ADN detectan las cepas del virus de alto riesgo, que ocasionan la mayoría de los casos de cáncer de cuello uterino. Por su parte, las pruebas de ARNm detectan las infecciones por VPH que llevan a la transformación celular.
Por ello, resulta esencial que las mujeres reciban el apoyo psicoemocional necesario para sentirse seguras durante el proceso de obtención de la muestra.

Por otra parte, la detección de lesiones precancerosas también puede realizarse a través de la inspección visual con ácido acético. Se debe capacitar al personal médico para que localice a simple vista anomalías o indicativos de precáncer en el cuello uterino al realizar una cervicografía.
Usando una sonda eléctrica, pueden congelar (crioterapia) o calentar (ablación térmica) las lesiones precancerosas para destruirlas. La consulta es rápida, segura y puede realizarse incluso en un servicio ambulatorio.
El precáncer que no se puede tratar en el acto. Por ello, se deriva a un procedimiento de extirpación electroquirúrgico de lazo (LEEP). Si se sospecha de un cáncer, se debe gestionar la realización de una biopsia.
¿Cómo es el tratamiento del cáncer de cuello uterino?
En caso de que la persona sea diagnosticada de cáncer de cuello uterino, se establece un plan terapéutico individual según el estadio de la enfermedad, el estado de salud, preferencias de la paciente y los recursos disponibles en el sistema de salud. Las opciones generalmente son la cirugía, la radioterapia y la quimioterapia.
Además, los cuidados paliativos son un elemento esencial del manejo del cáncer para aliviar el dolor y el sufrimiento innecesarios debidos a la enfermedad.
¿Cómo se previene el cáncer de cuello uterino?
En la actualidad, existen cuatro vacunas precalificadas por la OMS que protegen contra los tipos de VPH 16 y 18, causantes de al menos el 70% de los cánceres de cuello uterino.
Los ensayos clínicos y la vigilancia posterior a la comercialización han demostrado que las vacunas contra los VPH son seguras y eficaces en la prevención de la infección por VPH, las lesiones precancerosas de gran malignidad y el cáncer invasivo. Tales inmunizaciones contra los VPH funcionan mejor si se administran antes de la exposición a los mismos.
Por consiguiente, para prevenir el cáncer de cuello uterino la OMS recomienda vacunar a las niñas de 9 a 14 años, cuando la mayoría de ellas no han iniciado la actividad sexual. Del mismo modo, algunos países han empezado a vacunar a niños varones, ya que la vacunación previene igualmente cánceres masculinos ocasionados por los VPH.
No obstante, la vacunación contra los VPH no sustituye las pruebas de cribado del cáncer de cuello uterino pues las mismas resultan elementales para el proceso de detección y tratamiento de la enfermedad.
La prevención y el control del cáncer de cuello uterino en el curso de la vida de las mujeres se erige como una prioridad fundamental que deben abrazar todos los países del mundo.

Desde pequeñas, las niñas deben recibir educación sexual acorde a su edad y conocer los métodos de cuidado en materia de salud reproductiva. A partir de los 30 años, deben realizarse pruebas de cribado de alta precisión equivalente o un análisis de VPH.
En los países de ingresos altos se han puesto en marcha programas que permiten la vacunación de las niñas contra los VPH y ofrecer cribados periódicos y tratamiento adecuado de las mujeres.
En cambio, en los países de ingresos bajos y medianos el acceso a esas medidas preventivas es limitado. En consecuencia, el cáncer de cuello uterino no se detecta hasta que ya ha avanzado y aparecen los síntomas.
Además, las posibilidades de tratamiento de las lesiones cancerosas (por ejemplo, cirugía, radioterapia y quimioterapia) pueden ser relativamente escasas, lo que determina que en esos países la tasa de mortalidad por cáncer de cuello uterino sea más alta.
El porcentaje de mujeres con cáncer de cuello uterino podría reducirse mediante intervenciones eficaces en diferentes etapas de la vida. El acceso a un tratamiento digno es un derecho humanitario que debe ser garantizado para todas las mujeres, niñas y adolescentes.